【怀医科普】多囊卵巢综合征:帮您从诊断到治疗进行全面了解
一、什么是多囊卵巢综合征?
多囊卵巢综合征是育龄期女性最常见的内分泌疾病,全球患病率约6%-20%。它的核心特征是激素失衡和代谢异常,主要表现为:月经不规律或闭经;高雄激素临床表现(如多毛、痤疮)或实验室表现;卵巢多囊样改变。约50%的多囊卵巢综合征患者存在胰岛素抵抗,70%患者因排卵障碍导致不孕,40%-80%伴有超重或肥胖。
二、如何识别多囊卵巢综合征的预警信号?
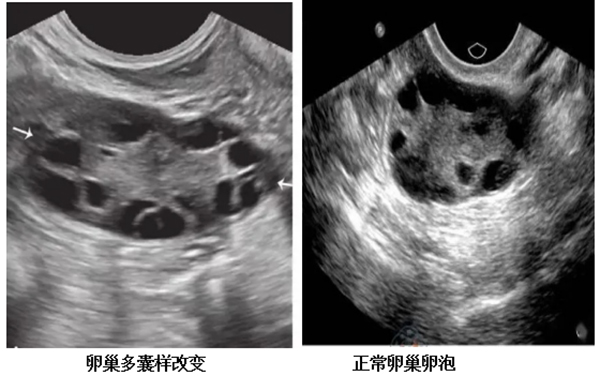
典型症状三联征:
1、月经异常
① 周期>35天或每年<8次月经;
② 青春期初潮后持续月经不规律。
2、高雄激素表现
① 面部/身体毛发增多(Ferriman-Gallwey评分≥4-6);
② 顽固性痤疮(下颌、颈部为主)
③ 脱发(头顶部进行性稀疏)。
3、代谢异常
① 体重增加(尤其腰围>80cm);
② 黑棘皮症(颈部/腋下皮肤发黑);
③ 糖耐量异常。
三、诊断标准与检查流程

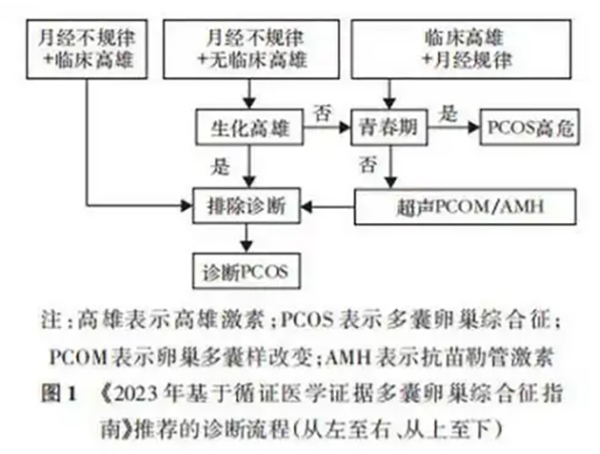
1、鹿特丹诊断标准(满足2/3)
① 稀发排卵或无排卵;
② 临床/生化高雄激素表现;
③ 超声显示多囊卵巢(单侧≥20个卵泡,直径2-9mm)。
2、2018年中国多囊卵巢综合诊断标准
① 疑似:月经稀发或闭经或不规则子宫出血是诊断的必需条件,另有高雄激素临床表现或高雄激素血症或超声下表现为卵巢多囊样改变。
② 确诊多囊卵巢综合征:具备上述疑似多囊卵巢综合征诊断条件后还必须逐一排除其他可能引起高雄激素的疾病和引起排卵异常的疾病才能确定多囊卵巢综合征的诊断。
3、青春期多囊卵巢综合征的诊断必须同时符合以下3个指标
① 初潮后月经稀发持续至少2年或闭经;
② 高雄激素临床表现或高雄激素血症;
③ 超声下卵巢卵巢多囊样改变表现。同时应排除其他疾病。
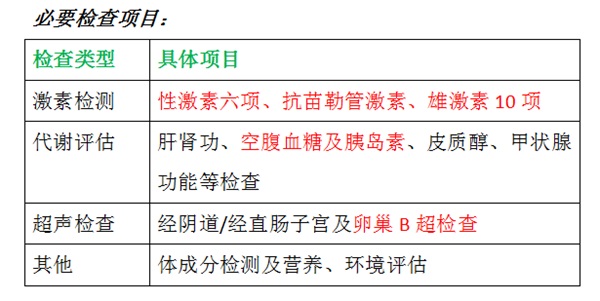
四、多囊卵巢综合征的治疗:个体化与长期管理
多囊卵巢综合征虽无法“彻底治愈”,但通过科学管理可显著改善症状、降低并发症风险。治疗需根据患者年龄、生育需求、代谢状态制定个体化方案。
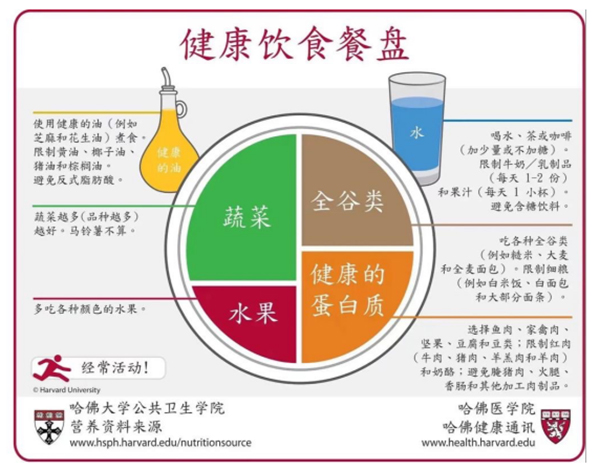
1、生活方式干预:治疗的基石
减重5%-10%:肥胖患者减重可恢复排卵、改善胰岛素抵抗。
① 饮食调整:低升糖指数(低GI)饮食:全谷物、绿叶蔬菜、优质蛋白(鱼、豆类)。减少精制糖、饱和脂肪摄入,避免奶茶、油炸食品。
② 规律运动:每周≥150分钟中等强度运动(如快走、游泳),结合抗阻训练。
2、药物治疗:针对症状与需求
① 调整月经周期:
短效避孕药(如优思明、达英-35)——抑制高雄激素,恢复规律月经;
孕激素(如黄体酮)——适用于无生育需求且避孕药禁忌者。
② 改善胰岛素抵抗:
二甲双胍——降低血糖,辅助减重(尤其适用于糖代谢异常者)。
③ 抗雄激素治疗:
螺内酯——减少多毛、痤疮;
外用药物——维A酸乳膏(痤疮)、激光脱毛(多毛)。
④ 促排卵治疗(针对不孕):
克罗米芬——适用于克罗米芬耐药者;
来曲唑——一线促排卵药物。
⑤ 辅助生殖技术(如试管婴儿):
多次促排卵失败后的选择。
3、代谢异常管理
① 控制血糖:糖耐量异常者需定期监测,必要时使用降糖药。
② 调节血脂:合并高血脂者可服用他汀类药物。
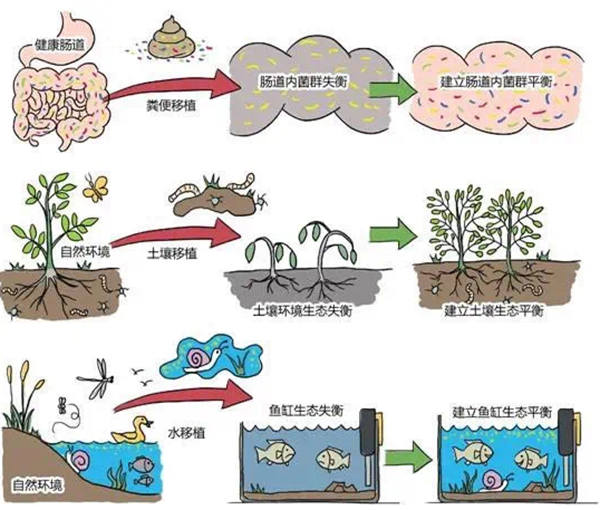
4、调节肠道菌群
目前相关研究已证实肠道菌群紊乱与多囊卵巢综合征发生发展密切相关,多囊卵巢综合征肠道菌群检测显示显著异常,有望通过调节多囊卵巢综合征肠道菌群从而改善多囊卵巢综合征相关症状或并发症。
5、心理支持
① 记录月经周期:使用APP追踪月经,及时发现异常。
② 定期体检:每年检测血糖、血脂、肝肾功能。
③ 皮肤护理:温和清洁,避免挤压痤疮。
五、多囊卵巢综合征的日常管理与常见误区
1、日常管理建议
① 记录月经周期:使用APP追踪月经,及时发现异常。
② 定期体检:每年检测血糖、血脂、肝肾功能。
③ 皮肤护理:温和清洁,避免挤压痤疮。
2、常见误区澄清
① 误区:“多囊卵巢综合征=不孕,无法生育。”
① 真相:多数患者通过促排卵或辅助生殖技术可成功怀孕。
② 误区:“瘦人不会得多囊卵巢综合征。”
② 真相:约20%-30%患者体重正常,但可能存在胰岛素抵抗。
③ 误区:“吃避孕药会发胖或致癌。”
③ 真相:新型避孕药对体重影响小,且可降低子宫内膜癌风险。
④ 误区:“调理月经只需喝中药。”
④ 真相:中药可辅助治疗,但需结合生活方式干预和西药规范治疗。
六、给多囊卵巢综合征患者的三点建议
1、早诊早治
青春期月经紊乱或成年后出现多毛、痤疮,尽早就医。
2、坚持长期管理
多囊卵巢综合征是慢性病,需终身关注代谢健康。
3、拒绝容貌焦虑
多毛、痤疮可通过医学手段改善,健康比“完美外貌”更重要!
七、总结
PCOS虽无法根治,但通过科学管理,患者完全可以拥有正常的生活质量和生育能力。关键在于早期诊断、规范治疗和长期自我管理及专科医生随访管理。如果你或身边人正受多囊卵巢综合征困扰,请及时寻求专业医生的帮助,切勿盲目尝试偏方或过度节食。