【医院动态】北京怀柔医院麻醉科与消化科成功完成一例左肺全切术后患者全麻ESD手术
无痛内镜检查在提高患者舒适度、检查成功率和安全性方面具有显著优势。通过合理选择适应症、规范操作流程和加强术中监测,无痛内镜可以为患者提供更优质、更人性化的医疗服务,同时也有助于提高疾病的早期诊断率和治疗效果。近日,我院麻醉科副主任(主持工作)罗树军带领团队,成功为一名左肺全切术后患者施行全身麻醉下内镜黏膜下剥离术。
患者于我院胃镜检查发现胃幽门口“低级别异型增生”性占位而入院。患者于8年前年因左肺恶性肿瘤进行左肺全切术,这一特殊病史给麻醉带来一项巨大挑战。一侧肺全切后,患者肺活量下降约45%,呼吸储备能力显著下降,呼吸困难、低氧血症、肺动脉高压发生率大大增加,心脏纵膈移位改变了正常解剖结构,麻醉后极易出现循环抑制。然而在患者需求面前,我们不能退缩,选择了继续前行。
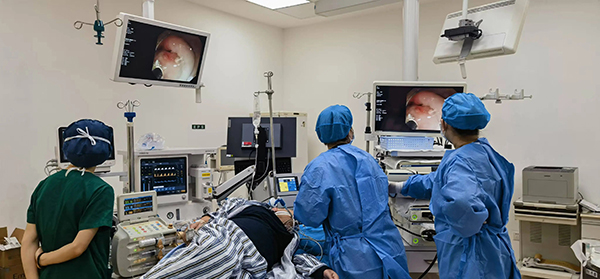
3月19日,麻醉科团队一早在内镜中心开始为这位特殊患者进行充分细致的麻醉前准备。陈瑛副主任医师站在患者身旁一边安抚患者紧张情绪,一边密切关注着监护仪上患者的心率、血压、血氧饱和度及心电图等指标。薛伟丽医师动作迅速而有序,仔细准备着麻醉及抢救所需药品,检测麻醉设备及氧源等运行正常,患者病情不允许有任何闪失,任何细微的疏忽都可能带来不可预料的严重后果。
“准备麻醉诱导。”小剂量分次给予诱导药物,同时微量泵注血管活性药,力求患者循环平稳,患者意识开始模糊,身体慢慢松弛下来。“准备插管。”选择7.5#气管导管,降低气道压力,插管动作轻柔迅速,避免循环波动,缩短无通气时间,导管顺利置入气道,确认位置无误后,调整适合患者最佳呼吸机参数。患者左肺全切,术中既要维持有效肺通气量,又要避免右肺过度膨胀,结合患者实际情况,设定潮气量4~6ml/kg,呼吸频率14~16次/分,PEEP3~5厘米水柱,维持呼末二氧化碳分压30~35mmHg。吸入氧浓度维持在50~60%,以防高浓度吸氧导致自由基升高,造成肺实质损伤及肺不张,V/Q失调从而出现低氧血症。
“麻醉维持,准备手术。”术中限制输液速度40~60滴/分,限制补液量300~400ml/h,防止肺水肿。参照患者平日生命体征参数,维持心率50~70次/分,血压110~130/60~80mmhg。内镜室内气氛依然紧张,但麻醉科的工作已经为手术顺利进行打下了坚实基础,他们的冷静与专业,为危重病人筑起了一道生命的安全防线……
“先生,醒醒。”病人眼睛睁开的一刻,为这场无声但激烈的战斗吹响了胜利号角。整个过程,患者未感到任何疼痛和不适,术后患者完全清醒,恢复良好。
近年来,为满足广大患者需要,在院领导大力支持及麻醉科、消化科共同努力下,不断优化麻醉门诊及住院患者就医、会诊、预约等流程,优化麻醉技术,新增开展无痛ESD及ERCP业务;只要患者病情允许,放开原65岁年龄限制,体重指数由原来的26%限制放宽至30%以上;保持原有人员配置的前提下增加工作单元。通过以上举措,患者预约周期由6个月缩短至2周,使得越来越多的患者可以接触并享受到无痛检治的舒适与安全,无痛胃肠镜检治数量屡创新高。至此,麻醉科全体同仁将不断提升麻醉质量与安全,开展舒适化医疗,改善就医体验,为更多患者提供优质医疗服务,更好的为百姓健康保驾护航。